La vitamina “del sole”, un pre-ormone fondamentale per la salute delle nostre ossa e non solo!
Si chiama vitamina D, ma non possiamo considerarla strettamente una vitamina.
Il termine vitamina identifica le sostanze organiche indispensabili per la vita, che devono necessariamente essere introdotte con la dieta perché l’organismo non è in grado di sintetizzarle. La vitamina D, invece, viene sintetizzata tramite l’esposizione ai raggi del sole.
La vitamina D è un pre-ormone, che ha il compito di regolare il metabolismo del calcio e del fosforo.
Una carenza di vitamina D può minare la salute muscolare, espone al rischio di fratture e osteoporosi negli adulti o un difetto nello sviluppo dello scheletro, denti ed ossa nei bambini.
Abbiamo chiesto alla Dott.ssa Giulia Aliboni, biologo nutrizionista, perché la Vitamina D è così importante per la nostra salute e cosa dovremmo fare in caso di carenza.
Cos’è la vitamina D?
La vitamina D fa parte della famiglia delle vitamine liposolubili, viene accumulata a livello del fegato e viene rilasciata nel circolo sanguigno al bisogno, in piccole dosi.
La vitamina D può essere assunta con l’alimentazione (sotto forma di ergocalciferolo, D2) oppure essere sintetizzata direttamente dal nostro corpo, nel momento in cui la pelle viene esposta al sole (in questo caso è nella forma di colecalciferolo, D3).
La vitamina D, una volta assunta o prodotta, passa nel sangue e viene trasportata ai diversi tessuti: a livello del fegato viene trasformata in calcitriolo, la forma attiva.
A cosa serve la vitamina D?
La vitamina D ha suscitato molto interesse negli ultimi anni, proprio per le sue funzioni benefiche sulla salute.
La sua funzione principale, e anche la più conosciuta, è quella di preservare la salute delle ossa: questa vitamina è in grado di aumentare l’assorbimento di calcio, ferro, magnesio, zinco e fosforo a livello intestinale, evitando che si perdano con feci e urine. Questi minerali sono fondamentali per la costruzione del tessuto osseo, per cui avere livelli adeguati di vitamina D sembra possa contrastare l’osteoporosi ed il rischio di fratture o infortuni.
La vitamina D è un prezioso alleato del sistema immunitario
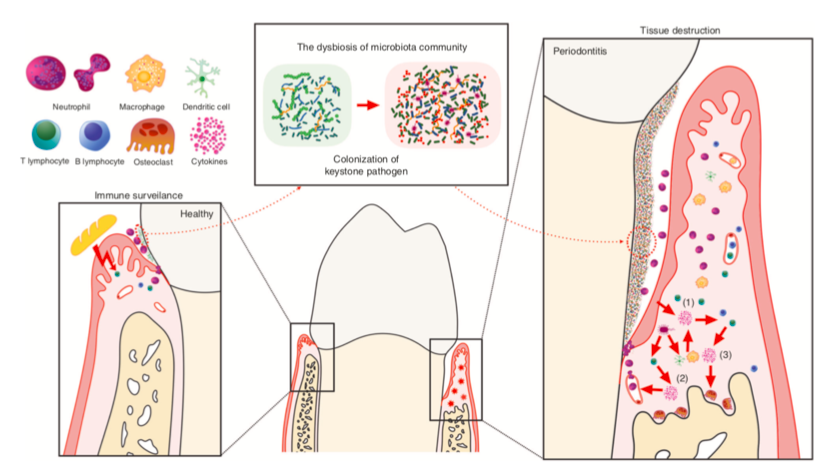
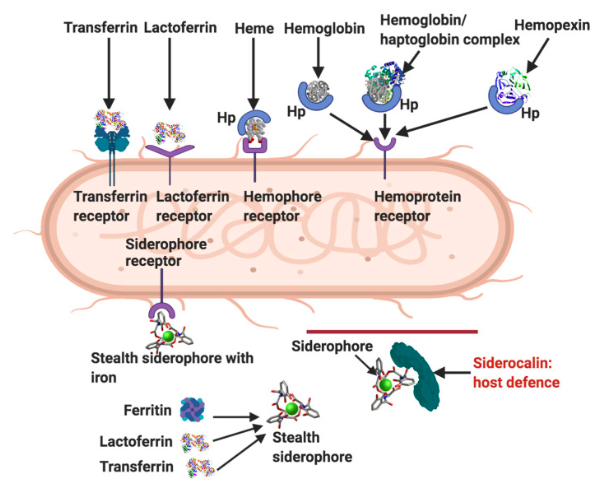
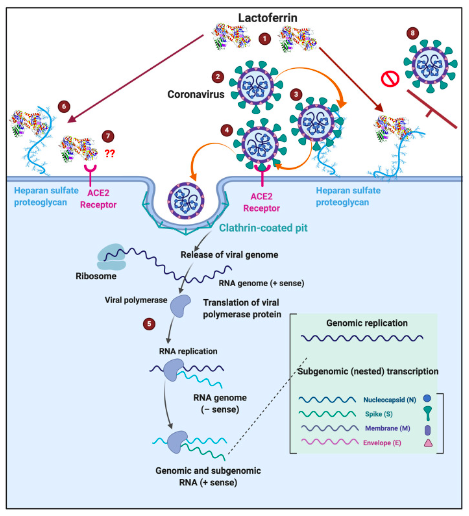
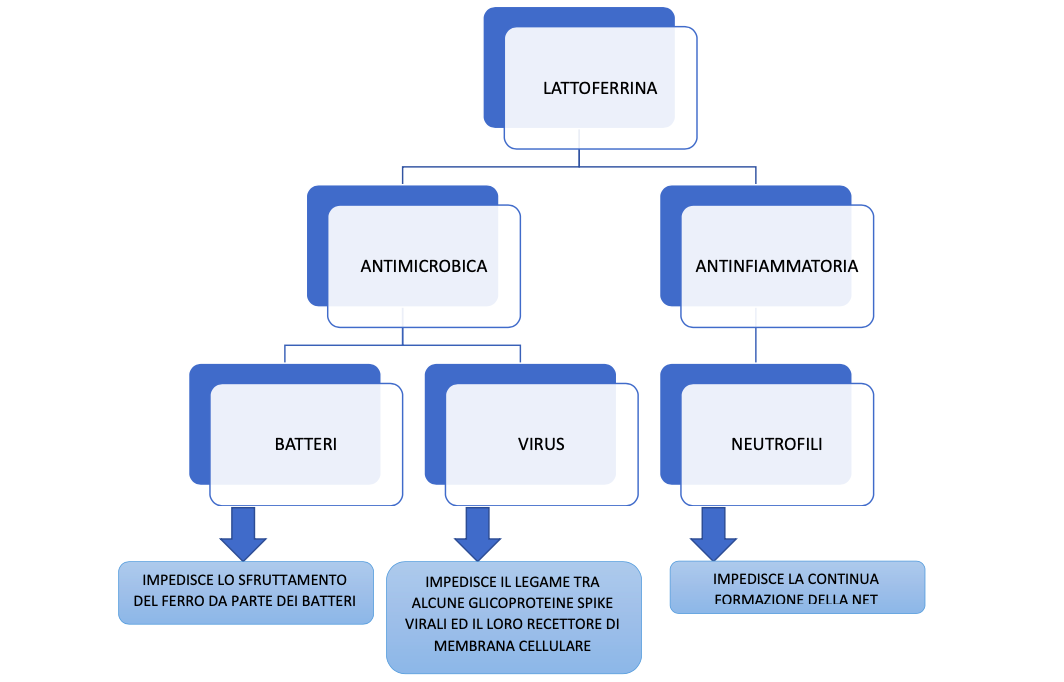
Ultimamente però, la funzione più ricercata della vitamina D è il suo prezioso contributo al funzionamento del sistema immunitario. Diversi studi hanno mostrato una minore incidenza ad infezioni virali e respiratorie nelle persone con livelli adeguati di vitamina D, mentre chi è in carenza tende ad ammalarsi di più. Questo perché la Vitamina D ha la funzione di aumentare la capacità delle cellule del sistema immunitario di riconoscere ed eliminare i microrganismi patogeni.
Inoltre, la vitamina D sembra essere in grado di modulare la risposta infiammatoria del corpo, controllando l’attivazione delle cellule del sistema immunitario e la produzione delle citochine pro-infiammatorie.
Alcune linee di ricerca hanno suggerito una possibile associazione tra omeostasi della vitamina D e malattie infettive, metaboliche, tumorali, cardiovascolari e immunologiche. Sono in corso numerosi studi sulla correlazione tra la severità dell’infezione da Covid-19 e i livelli di vitamina D.
Nonostante il crescente interesse da parte della comunità scientifica e la grande mole di studi prodotta oggi non esistono ancora basi solide e incontrovertibili per raccomandare il suo impiego in questi ambiti.
Cos’è la carenza di vitamina D?
Nel periodo invernale (da ottobre ad aprile) a causa della latitudine non favorevole in Italia, la produzione di vitamina D è significativamente ridotta, infatti la carenza di vitamina D è molto comune e si stima che le persone con carenza siano circa l’80% della popolazione.
La carenza di vitamina D può essere dovuta a diversi fattori:
- Uno scarso apporto nutrizionale: una dieta ricca di alimenti industriali e processati è povera di Vitamina D. In ogni caso, la Vitamina D proveniente dall’alimentazione è circa il 10-20% del totale, per cui spesso non è sufficiente da sola
- Uno scarso assorbimento intestinale: in caso di intestino infiammato e non in forma, anche se l’alimentazione è ricca di alimenti che contengono vitamina D, questa non verrà assorbita
- Una scarsa esposizione al sole: la vita sedentaria ed i ritmi lavorativi sempre più impegnativi, uniti allo sviluppo della tecnologia, impediscono di passare al sole ed all’aria aperta il tempo necessario per sintetizzare quantità efficienti di vitamina D. I raggi solari sono sufficientemente potenti solo nei mesi estivi: in inverno quindi la carenza aumenta. Teniamo sempre in considerazione che non possiamo esporci al sole per troppo tempo senza protezione dai raggi UV.
Quali sono le conseguenze di una carenza di vitamina D?
Gli stati di carenza possono essere diversi e più o meno gravi.
La carenza grave di vitamina D nell’infanzia può portare al rachitismo, una patologia caratterizzata da una mineralizzazione ossea inadeguata, che rende l’apparato scheletrico fragile e spesso deformato. Nell’adulto, una grave carenza può portare all’osteomalcia, simile al rachitismo, ed all’indebolimento dei denti, con conseguente predisposizione a carie.
Ci sono poi stati di carenza meno evidenti, che non portano a rachitismo o osteomalcia, ma ad una serie di conseguenze e sintomi più difficili da isolare.
La carenza di Vitamina D tende ad aumentare con l’avanzare dell’età, in quanto diminuisce l’assunzione di alimenti ricchi in questa vitamina, a causa di difficoltà digestive. Inoltre, anche l’esposizione al sole viene meno. Recenti studi hanno rilevato un’associazione interessante tra la carenza medio-grave di vitamina D e la comparsa di alcune patologie, tra cui:
- Infiammazione cronica e relative patologie
- Diabete
- Malattie autoimmuni
- Malattie della pelle
- Rischio di incidenza di neoplasie
- Malattie respiratorie
- Malattie neurologiche
Altri studi hanno dimostrato l’efficacia dell’integrazione di Vitamina D in pazienti anziani per la prevenzione del rischio di fratture ossee.
Un recente studio sul British Medical Journal ha messo in relazione la supplementazione di vitamina D con un effetto protettivo dal rischio di infezioni acute del tratto respiratorio (tosse, infezioni, laringite, bronchite, etc.).
La protezione dell’integrazione di vitamina D è risultata maggiore nelle persone che partivano da un livello di vitamina D sierica più basso (e quindi da uno stato di carenza).
I risultati migliori, inoltre, sono stati raggiunti con la somministrazione di vitamina D settimanale o giornaliera piuttosto che con dosi più alte e meno frequenti, il che probabilmente è dovuto a un maggiore assorbimento della vitamina D somministrata.
In quali alimenti si trova la vitamina D?
Gli alimenti ricchi in vitamina D sono diversi e si tratta per lo più di prodotti di origine animale (l’unica eccezione sono i funghi).
Tra questi troviamo l’olio di pesce (spesso consumato come integratore) ed alcuni tipi di pesce grasso (tra cui il salmone ed il pesce azzurro). Per quanto riguarda la carne, il tipo di carne che contiene più vitamina D è il fegato. Latte, burro e formaggi grassi mostrano piccole quantità di vitamina D, mentre le uova (soprattutto a livello del tuorlo) sembrano contenerne di più.
È importante in questo senso consumare prodotti di origine animale che provengono da allevamenti seri e che tengano in considerazione anche il benessere animale: se l’animale, ad esempio la gallina, ha passato tanto tempo al sole, le sue uova saranno più ricche di vitamina D. Lo stesso vale per carne, formaggi e pesce.
La vitamina D proveniente dall’alimentazione incide solo del 20% sui livelli di vitamina D riscontrabili in circolo.
I consigli della nutrizionista
La vitamina D è presente in alcuni alimenti ma non in concentrazioni sufficienti a soddisfare le richieste del nostro organismo.
Oltre ad esporci al sole quando possibile, in inverno ed in caso di carenza, dovremo ricorrere all’uso di integratori.
Esistono molti tipi di integratori ed anche in questo caso è opportuno chiedere al proprio medico o biologo nutrizionista che, valutando i livelli di vitamina D del singolo paziente, sarà in grado di suggerire un dosaggio ed un tipo di integrazione adatta ad ogni esigenza.
Contatta la Dott.ssa Giulia Aliboni per una consulenza personalizzata
Dott.ssa Giulia Aliboni
Biologo nutrizionista